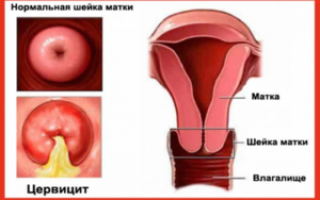
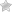Воспалительные процессы во влагалищном отрезке матки именуют цервицитом. Течение недуга сопровождается мутными выделениями, носящими слизистый либо гнойный характер, болями снизу живота и др. Хронический цервицит чреват возникновением эрозий, инфицированием вышележащих составляющих полового аппарата и утолщением маточной шейки. Различают экзо- и эндоцервициты.
Этиологические факторы
Шейка матки — своеобразный барьер, защищающий матку от проникновения в нее разнообразных инфекционных агентов. Под воздействием определенных факторов защитные функции ее ослабевают, и инфекция без труда проникает внутрь, вызывая воспалительный процесс — цервицит. Возможны два варианта этой патологии: эндоцервицит (воспаление эндоцервикса — внутренней выстилки шеечного канала) и экзоцервицит (воспаление экзоцервикса — влагалищного отрезка матки).
Недуг может быть следствием проникновения неспецифических инфекционных агентов: кишечной палочки, стрептококков, стафилококков, грибков, так и специфической флоры: трихомонад, микоплазм, гонококков, трепонем, хламидий и вирусов, а также возбудителей протозойных и паразитарных инфекций. При этом специфические агенты проникают в шейку половым путем, а условно-патогенная флора — гематогенным/лимфоцитарным и контактным из конечного отдела кишечника.
«Подтолкнуть» к возникновению заболевания могут следующие состояния:
- травматизация шейки в родах;
- снижение иммунитета;
- медаборты и выскабливания с диагностической целью;
- рубцы и доброкачественные новообразования на шейке;
- установка и устранение спирали (ВМС).
Крайне редко цервицит возникает как изолированная патология, чаще он сочетается с другими болезнями половой сферы: эктропион (выворачивание шейки), вульвиты, шеечные псевдоэрозии, бартолиниты и вагиниты (цервиковагинит). Встречается сочетание цервикальной эктопии шейки матки с хроническим цервицитом. До 70% пациенток с цирвицитом — женщины репродуктивного возраста и гораздо реже недуг обнаруживается у женщин в период менопаузы.
Среди последствий болезни наиболее значимыми являются полипы, невынашивание беременности, шеечные эрозии, преждевременные роды, воспаление в верхних отделах половой системы, цервикоз.
Врачи отмечают, что цервицит, воспаление маточной шейки, может проявляться различными симптомами. К основным признакам относятся болезненные ощущения внизу живота, выделения из влагалища, а также дискомфорт во время полового акта. При этом важно помнить, что некоторые женщины могут не испытывать никаких симптомов, что затрудняет диагностику. Для установления диагноза специалисты рекомендуют проводить гинекологический осмотр, а также лабораторные исследования, включая мазки на флору и ПЦР-тесты на инфекции. Лечение цервицита зависит от его причины и может включать антибиотики, противовоспалительные препараты, а также местные процедуры. Важно, чтобы пациентки не откладывали визит к врачу, так как своевременное вмешательство может предотвратить развитие осложнений и сохранить здоровье репродуктивной системы.

Клиническая картина
В соответствии с течением недуг подразделяют на хронический, острый и подострый, со степенью поражения — диффузный и очаговый.
Также выделяют следующие формы недуга:
- кистозная;
- гнойная;
- вирусная;
- атрофическая;
- бактериальная;
- лимфоцитарная (фолликулярный цервицит).
В некоторых случаях заболевание может протекать со стертыми симптомами.
Проявления цервицита разнятся в зависимости от инфекционного агента и уровня иммунной защиты. При цервицитах, вызванных возбудителем гонореи, процесс, как правило, острый, сопровождающийся яркой клиникой. В случае хламидийной инфекции проявления менее выражены. Если причиной цервицита стал герпес, то на первый план выходит симптом «сплошной эрозии», когда шейка приобретает ярко-красную окраску, становится рыхлой, а поверхность ее покрывается изъязвлениями.
Итак, основными симптомами цервицита являются:
- болезненные месячные;
- ноющая слабая болезненность внизу живота;
- болезненность при сексе и мочеиспусканиях;
- кровянистые выделения с включением гноя.
Цервицит во время беременности
Терапия недуга при беременности крайне сложна, ведь традиционные антибактериальные препараты запрещены из-за негативного воздействия на плод. А потому лечением заболевания лучше заниматься до периода вынашивания ребенка.
Когда лечение острого цервицита не проводилось либо проводилось не в полном объеме, то спустя 2 недели острая симптоматика затихает, и происходит хронизация процесса.
При этом признаками болезни будут иногда появляющиеся ноющие боли снизу живота, а также слизистое отделяемое из влагалища. Хроническая форма патологии крайне опасна для женского здоровья, так как приводит к уплотнению маточной шейки, что впоследствии чревато развитием опухолевого процесса, дисплазии и бесплодия.
Цервицит — это воспаление шейки матки, и многие женщины сталкиваются с его симптомами, но не всегда понимают, что это может быть серьезным заболеванием. Люди часто отмечают, что одним из первых признаков является дискомфорт или болезненные ощущения в области таза. Также могут наблюдаться выделения, которые отличаются по цвету и запаху. Важно не игнорировать эти симптомы и обратиться к врачу для диагностики.
Медицинские специалисты подчеркивают, что для подтверждения диагноза необходимо провести гинекологическое обследование и анализы. Лечение может варьироваться в зависимости от причины воспаления — это может быть как антибиотикотерапия, так и применение противовоспалительных средств. Женщины делятся опытом, что своевременное обращение к врачу и соблюдение рекомендаций значительно ускоряют процесс выздоровления и помогают избежать осложнений.

Гнойная форма
Данная форма цервицита представляет собой воспаление, возникающее в цилиндрическом эпителии и вовлечение в процесс субэпителиальных слоев слизистой маточной шейки. Основная симптоматика при этом представлена следующими проявлениями:
- боль в животе;
- кровотечения из матки вне менструации;
- субфебрилитет и недомогание (иногда);
- дурно пахнущее, гнойное, обильное отделяемое из влагалища.
В случае наличия у женщины гнойной формы болезни с уверенностью можно заявлять о присутствии у ее партнера уретрита, вызванного аналогичным возбудителем.
Вирусная разновидность недуга
Является следствием проникновения инфекции половым путем. Согласно классификации, вирусные цервициты подразделяют на специфическую и неспецифическую формы. При этом специфический вариант болезни является сопутствующим другим патологиям в случае передачи возбудителя (ВПЧ, генитальный герпес) при половых контактах. Наиболее часто возникновение такой патологии характерно для женщин детородного возраста.
Диагностические мероприятия
Частое отсутствие симптоматики обуславливает позднюю диагностику болезни. Потому основная масса цервицитов обнаруживается во время плановой диагностики либо при обращениях по поводу иных заболеваний. Основная цель диагностирования — определение первопричины, вызвавшей воспалительные изменения в шейке.
Диагноз патологии ставится на основании:
- визуального осмотра в зеркалах шейки;
- выводов кольпоскопии, то есть выявление значимых свойств цервицита: эктопий, гиперемий, эрозий, отечности, присутствие сосудистых петель и так далее;
- данных лабораторной диагностики: цитоморфологии, ПЦР, микроскопии и бакпосева.
С помощью бакисследования выявляют вид микроорганизма-возбудителя и определяют подходящее антибактериальное средство.
При осуществлении цитоморфологии выявляются повреждения структур клеток, а также оценивается динамика процесса во время терапии. На цитограмме острого процесса в мазке обнаруживается множество (больше 30) лейкоцитов, присутствие гистиоцитов и лимфоцитов, а также дистрофические изменения в плоскоэпителиальных клетках и увеличенные ядра в клетках цилиндрической эпителиальной ткани. При хроническом же процессе выявляются эпителиальные клетки разной величины с явлениями цитолиза (иногда).

Вопрос-ответ
Как лечить цервицит шейки матки?
Гонорея: азитромицин перорально, цефтриаксон внутримышечно, трихомониаз: тинидазол или метронидазол (опасны при беременности) в виде таблеток, хламидиоз: азитромицин или доксициклин внутрь, вирус герпеса: ацикловир, фамцикловир или аналоги перорально.
Что означает диагноз цервицит?
Цервицит – распространенное гинекологические заболевание, характеризующееся наличием воспалительного процесса в шейке матки. Болезнь проявляет себя слизистыми и гнойными выделениями из влагалища, болезненностью в нижней части живота, дискомфортом при мочеиспускании и половом акте.
Сколько длится лечение цервицита?
Продолжительность лечения при остром цервиците составляет около 2 недель. Спустя это время женщина повторно посещает гинеколога, чтобы подтвердить результат лабораторными тестами. Длительность терапии при хронических процессах – больше, достигает нескольких месяцев.
Какие свечи нужны при цервиците?
Специальные свечи при цервиците – «Вагинорм», «Ацилакт» – позволяют нормализовать влагалищную микрофлору. Если симптомы ярко выражены, может проводиться дополнительная иммунотерапия. Во время лечения эндоцервицита могут использоваться физиопроцедуры.
Советы
СОВЕТ №1
Регулярно проходите гинекологические осмотры. Это поможет выявить цервицит на ранней стадии и предотвратить его развитие. Не забывайте сообщать врачу о любых изменениях в вашем здоровье.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили необычные выделения, боли внизу живота или дискомфорт во время полового акта, не откладывайте визит к врачу. Раннее обращение за медицинской помощью может значительно улучшить прогноз.
СОВЕТ №3
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут укрепить иммунную систему и снизить риск развития инфекций, включая цервицит.
СОВЕТ №4
При лечении цервицита строго следуйте рекомендациям врача. Не прерывайте курс лечения, даже если симптомы исчезли, и обязательно проходите контрольные обследования для оценки эффективности терапии.