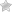Подробно о заболевании
Термином «люмбалгия» обобщенно обозначают спинально-поясничные боли любого происхождения, патогенеза, этиологии. Вертеброгенные пароксизмы связаны с патологическими процессами в позвоночнике.
В зависимости от установленной причины болезненных ощущений, люмбалгии присвоен код по МКБ-10 М54.1, М54.4 или М54.5. Первый обозначает поражение межпозвонковых дисков.
Буквенно-цифровой код М54.4 международного классификатора болезней трактуют, как люмбаго с ишиасом. При поясничных болях другой этиологии, мышечно-тоническом синдроме, пароксизмах неуточненного генеза нарушению присваивают обозначение М54.5.
После врачебного обследования, инструментально-лабораторной диагностики указывают причину дискомфорта. Вертеброгенную люмбалгию считают следствием или осложнением заболевания.
Болезненные ощущения вызывают:
- дегенеративно-дистрофические процессы в структуре скелетного столба;
- аутоиммунные патологии;
- переохлаждение;
- травматические повреждения;
- воспалительные процессы, сужающие просвет позвоночного канала.
Для люмбалгии характерна иррадиация боли в нижние конечности, ягодичную зону. Спровоцированное мышечными причинами, вертеброгенное нарушение ограничивает подвижность пояснично-крестцового отдела.
Хронические болезненные ощущения в нижней части спины с периодическими обострениями свойственны:
- остеохондрозу;
- артрозу;
- сколиозному искривлению позвоночника;
- грыжевому выпячиванию;
- протрузии.
Обусловленная деформационными изменениями в костно-мышечной ткани, вертеброгенная люмбалгия вызывает опорно-двигательное нарушение в виде хромающей походки. Неврологические причины развития болевого симптома приводят к расстройству тактильного и температурного восприятия в зоне поражения.
Патогенез
Асептическая вертеброгенная люмбалгия протекает без системной интоксикации, отечности тканей, гипертермии. Патогенез пароксизмальных проявлений основан на формировании рефлекторных или компрессионных нарушений.
Первые возникают в результате раздражения болевых рецепторов позвоночного столба или прилегающих анатомических структур. Причина рефлекторных вертеброгенных нарушений – воспаления или травматические повреждения пояснично-крестцового отдела.
Ответная реакция чувствительных рецепторов повышает тонус мускулов, вызывает спазм, избыточное напряжение эластичных волокон. Мышцы пережимают кровеносные русла с нервными корешками, что усугубляет патогенетическую картину.
При деформирующих заболеваниях костной системы компрессионную нагрузку создают патологически измененные сегменты позвоночника.
В зависимости от зоны поражения, этиологического фактора болезненные ощущения бывают:
- высокоинтенсивными;
- ноющими;
- пульсирующими;
- тянущими;
- жгучими;
- односторонними;
- симметричными.
К физиологическим причинам вертеброгенной люмбалгии причисляют спортивные нагрузки, беременность, гиподинамию. Болезненные ощущения в поясничной области возникают после переноски тяжестей, резкого движения, длительного статического напряжения мышц.
Болевой синдром невертеброгенного происхождения вызывают:
- сосудистые патологии;
- заболевания периферических нервов;
- спровоцированные снижением минеральной плотности костей травмы;
- пищеварительные расстройства;
- онкологические процессы;
- доброкачественные опухоли в пояснично-крестцовом отделе позвоночника, создающие компрессионную нагрузку;
- урогенитальные инфекции;
- гинекологические дисфункции.
Люмбалгия часто развивается после 40 лет. Болезненные ощущения в нижней части спины в молодом возрасте обусловлены врожденными факторами, ситуативными физиологическими или генетическими причинами.
Люмбалгия поясничного отдела
Синдром причисляют к категории дорсалгий – симптомокомплекса, объединенного общими признаками, клиническим характеристиками, патогенетическими особенностями. Острая вертеброгенная люмбалгия возникает из-за активизации патологических процессов в позвоночном столбе.
Болевой синдром механического происхождения связан с перераспределением нагрузок при беременности, увеличении массы тела, возрастными изменениями в хрящевых и костных тканях.
Патологические причины вертеброгенной люмбалгии поясничного отдела:
- Ревматоидный артрит. Системное воспаление аутоиммунного генеза. Поражает соединительные ткани мелких суставов.
- Межпозвонковая грыжа. Разрыв дисковых элементов с образованием выпуклой кисты мягкой консистенции вызывает болезненные ощущения в зоне локализации, иррадиацию в другие части тела.
- Остеохондроз. Деформация структурных составляющих скелетного столба с уменьшением дистанции между ними. Ухудшение эластичности, постоянное мышечное напряжение провоцирует острые пароксизмы.
- Растяжение мускульного корсета, связочных волокон, дегенерация хрящевой ткани.
- Кифоз или лордоз. Искривления позвоночного столба в сагиттальной плоскости создают компрессионную нагрузку на сосудистые русла с нервными корешками.
- Инфекционное поражение костных или хрящевых тканей позвоночника.
- Анкилозирующий спондилоартрит. Хроническая системная патология поражает крестцово-подвздошные сочленения с паравертебральными мягкими тканями, что приводит к формированию болевого ответа.
Физиологические вертеброгенные пароксизмы зачастую носят доброкачественные характер, самостоятельно регрессируют через несколько дней или недель.
Хронический тип
Патологическое состояние провоцируют системные дегенеративно-дистрофические заболевания. Затяжное течение люмбалгии характеризуют постоянные болезненные ощущений низкой интенсивности с периодическими обострениями.
При рентгенографическом обследовании заметны признаки деформирующего поражения костных конструкций или мышечного корсета поясничной зоны. Дискомфорт усиливают переохлаждение, физические нагрузки, длительное пребывание в неудобной позе.
При компрессионном патогенезе пароксизм односторонний, реже – симметричный. Охватывающий всю поясницу, иррадиирующий в нижние конечности, симптом сигнализирует о развитии аутоиммунной патологии.
Такая клиническая картина свойственна опухолевым неоплазиям доброкачественной или злокачественной природы. Хроническая вертеброгенная люмбалгия чаще бывает правосторонней – из-за физиологически естественного смещения нагрузки.
К такому состоянию приводят:
- посттравматические осложнения;
- компрессионный перелом позвоночника;
- неудачное оперативное вмешательство;
- интенсивное лучевое воздействие;
- воспаления мышечных тканей, соединительных волокон или хрящевых структур.
Продолжительность клинической ремиссии запущенного хронического синдрома уменьшает глубина деструктивных изменений в тканях.
Вертебральный тип
Сопровождает дегенеративные процессы в позвоночном столбе. Болевую реакцию вертебрального типа вызывают:
- деформации дисковых элементов скелетной конструкции;
- компрессия кровеносных русел;
- раздражение или защемление нервных сплетений;
- миофасциальные проявления;
- повреждения суставов с прогрессирующим патологическим процессом;
- атрофия хрящевой ткани;
- повреждения связочного аппарата.
Ведущая причина вертеброгенных пароксизмов – остеохондроз. При компрессии проводящих электрохимические импульсы волокон или сужении позвоночного канала боли иррадиируют в:
- нижние конечности;
- крестцовую область;
- тазовую зону;
- грудной отдел.
Физические нагрузки приводят к усилению дискомфортных ощущений, спазматическому состоянию прессовой мускулатуры, ограничению подвижности. Воспалительные поражения мышечных структур сочетаются с гиперемией, отечностью, повышением температуры тела.
Напряжение усиливается в динамике, уменьшается в статическом положении. Пальпация поврежденного участка поясничной зоны позволяет обнаружить очаги уплотнений. При нажатии боль обостряется.
Такие точки, свойственные миофасциальному синдрому, называют триггерными. Вызванные инфекцией вертеброгенные пароксизмы сопровождают признаки системной интоксикации.
При повреждении нервных сплетений деформированными позвонками, воспаленной мускулатурой или грыжевым выпячиванием ухудшается тактильное восприятие. Такую люмбалгию сопровождает снижение естественных рефлексов нижних или верхних конечностей.
Наблюдается онемение пальцев. Вызванные сдавливанием кровеносных сосудов вертебральные боли сочетаются с нарушением гемодинамики в руках или ногах. Состояние сопровождают похолодание кожного покрова, цианоз.
Спондилогенный тип
Частая причина такой люмбалгии – повреждение фасеточных суставов артрозом или другой дегенеративной патологией. Двусторонняя боль локализована паравертебрально. Она усиливается при:
- длительном пребывании в статичном положении;
- разгибании/сгибании спины;
- ходьбе;
- подъеме тяжестей;
- принятии сидячей позы.
Острая вертеброгенная люмбалгия такого типа часто имеет комбинированные причины развития. Синдром возникает при сочетании спондилоартроза с остеохондрозом или остеопорозом.
В зависимости от этиологического фактора, пароксизмы имеют нарастающий характер, сопровождаются:
- периодическими лихорадочными состояниями;
- резкой потерей веса;
- хронической усталостью;
- субфебрильной гипертермией.
Спондилогенную люмбалгию провоцируют онкологические заболевания, аутоиммунные патологии, системная дегенерация костно-хрящевых структур. Болевые реакции усиливает уменьшение межпозвонковых промежутков из-за деформаций суставов.
Поясничная локализация деструктивного процесса протекает с вовлечением седалищного нерва, ягодичной мускулатуры, бедренных мышц. Комплексный синдром с широкой зоной поражения называют люмбоишиалгией.
Болевые ощущения вызывает дерматомиозит – диффузное воспалительное заболевание соединительных тканей. Патологию отличают:
- прогрессирующее протекание;
- поражение гладкой, поперечной-полосатой мускулатуры;
- нарушение опорно-двигательных функций;
- кожные деструкции;
- компрессия мелких сосудов.
Вертеброгенная люмбалгия – типичный симптом дерматомиозита. При повреждении нервных корешков спинномозгового канала острая боль распространяется на шейно-плечевой отдел.
Виды синдромов
На основании патогенетических характеристик диагностируют острую или хроническую люмбалгию. Первую отличают внезапно возникающие приступы высокоинтенсивных пароксизмов.
Состояние обычно продолжается 4-5 дней, затем самопроизвольно регрессирует.Вертеброгенную люмбалгию в стадии хронизации характеризуют перманентные боли низкой интенсивности в поясничном отделе.
По зоне локализации, этиологическим факторам, клинической картине различают:
- лево-, право- или двухстороннюю вертеброгенную люмбалгию;
- дискогенное поражение, ассоциированное с протрузией, дегенерацией либо атрофией межпозвонковых дисков;
- с корешковым синдромом, вызванную неврологическими причинами;
- с мышечно-тонической симптоматикой, характеризуемой снижением эластичности мускульных волокон, избыточным напряжением;
- с признаками ишиаса – вовлечением в патологический процесс седалищного нерва.
Вертеброгенные боли левосторонней локализации провоцируют сердечно-сосудистые дисфункции, заболевания селезенки или пищеварительной системы. Синдром в правой части поясничной области вызывают прогрессирующие гепатобилиарные патологии.
Пароксизмы нередко связаны с циститом, урогенитальными инфекциями, нефрологическими нарушениями. При поражении обоих надпочечников болевой синдром имеет двухсторонний характер.
Лечение люмбалгии
Комплекс терапевтических процедур направлен на устранение или замедление деструктивных изменений в позвоночном столбе. Сочетают этиотропное лечение с симптоматическим.
Приступы боли купируют:
- анальгетическими блокадами;
- противовоспалительными средствами;
- спазмолитиками;
- противоотечными препаратами;
- миорелаксантами.
При диагностированных инфекционных поражениях назначают антибиотики с учетом чувствительности обнаруженных патогенных возбудителей. Острый болевой синдром устраняют в медицинском стационаре инфузионным введением сосудорасширяющих препаратов.
Терапевтическую тактику разрабатывают после проведения первичного осмотра, получения результатов лабораторных тестов, инструментальных обследований. Как лечить вертеброгенную люмбалгию, определяет невролог или ортопед.
Хронические поясничные боли устраняют амбулаторно. В фазе обострения предписывают постельный режим. При дополнительной угрожающей симптоматике пациента госпитализируют.
Для иммобилизации поврежденных органических структур используют ортопедические конструкции, ограничивающие подвижность. Для быстрого купирования болевого синдрома назначают внутривенные или внутримышечные инъекции противовоспалительных средств на нестероидной основе:
- Амелотекса;
- Велдексала;
- Генитрона;
- Наклофена;
- Кеторолака.
Для инфузионной сосудорасширяющей терапии применяют вазодилататоры. Спазматическое состояние скелетной мускулатуры при вертеброгенной люмбалгии, спровоцированной мышечно-тоническим синдромом, устраняют Мидокалмом или Толперизоном.
Для замедления дегенерации хрящевой ткани в комплексную терапии вводят хондропротекторы – Артрадол, Румалон, Терафлекс. В качестве местноанестезирующих средств применяют Фастум или Финалгон.
После устранения острой фазы вертеброгенной люмбалгии назначают физиотерапевтическое лечение. Для продления периода ремиссии, восстановления поврежденных скелетных структур с окружающими мягкими тканями применяют:
- электрофорез;
- лечебный массаж;
- иглорефлексотерапию;
- грязелечение;
- воздействие ультразвуком или магнитными полями;
- аппликации озокерита, подогретого парафина.
К расслабляющим процедурам относятся ванны с теплой водой, насыщенной морскими солями, минеральными соединениями. Физиотерапия активизирует регенеративные процессы, устраняет отечность, восстанавливает работоспособность.
Упражнения для восстановления
ЛФК – обязательная составляющая комплексного лечения вертеброгенной люмбалгии. Занятия проводят по показаниям. При компрессионном переломе позвоночника физические нагрузки запрещены до полного заживления, восстановления функциональности скелетной конструкции.
Упражнения сочетают с немедикаментозными техниками лечения. Перед выполнением физкультурного комплекса мышцы спины, пояснично-крестцовой зоны разогревают роликовым массажером. Упражнения делают в щадящем режиме.
Полезно для повышения эластичности мускулатуры принятие ванны с теплой водой перед началом занятий. В качестве разминки выполняют ходьбу на месте в медленном темпе с постепенным ускорением.
Для подготовки к основным занятиям спинной, шейной, плечевой мускулатуры делают по 10 наклонов вперед/назад, круговые вращения головой. Рекомендуемый комплекс включает:
- Дыхательную гимнастику. Синхронно с вдохом живот выпячивают, на выдохе – втягивают.
- Сгибание пальцев верхних и нижних конечностей.
- Поочередное поднятие каждой руки над головой с вытягиванием параллельно туловищу.
- Круговые вращения стоп и кистей.
Упражнения выполняют на постели или гимнастическом коврике. В позиции лежа на спине сгибают/распрямляют коленные суставы без отрыва стоп от поверхности. Технику можно усложнить отведением ноги в сторону во время выпрямляющего движения.
Для укрепления прессовой мускулатуры с разрешения врача из положения лежа на спине с упором плечи со стопами приподнимают ягодицы над поверхностью пола. Из аналогичной позиции отводят в сторону поочередно каждую ногу, растягивая бедренные мышцы.
Упражнения выполняют плавно, без резких рывков. При возникновении болевых ощущений занятия приостанавливают до консультации с физиотерапевтом. В период восстановления после травмы позвоночника или обострения вертеброгенной люмбалгии каждое упражнение лечебного комплекса выполняют по 6-8 раз.
Объем нагрузки увеличивают по мере улучшения состояния, укрепления мышечных групп. Каждую тренировку завершают расслаблением для стабилизации артериального давления, дыхания. На 1-2 мин. замирают в положении лежа на спине с закрытыми глазами, вытянутыми вдоль туловища руками.
Люмбалгия и армия
Хронические вертеброгенные боли низкой интенсивности не считаются препятствием для призыва на срочную службу. Клинические формы люмбалгии многочисленны. Каждый случай медицинская комиссия рассматривает отдельно.
Для признания негодным к воинской службе требуется представить документы, подтверждающие диагноз. Не призывают в строевые подразделения при:
- остеохондрозе грудного или шейно-плечевого отдела, имеющем стойкую симптоматику, неоднократные фазы обострения на протяжении календарного года;
- пояснично-крестцовой дорсопатии, сопровождаемой опорно-двигательными нарушениями;
- межпозвонковом грыжевом выпячивании;
- доброкачественной или злокачественной неоплазии в структуре скелетного столба, ограничивающей подвижность;
- системных или аутоиммунных патологиях, вызывающих вертеброгенную люмбалгию.
При отсутствии на томографическом снимке дефектов позвоночника на воинскую службу призывают с ограничениями. Люмбаго с периодическими обострениями подпадает под категорию «В». Она означает ограниченную пригодность к армейской службе. От призыва освобождают, но зачисляют в запас.
Вертеброгенная люмбалгия – симптом дегенеративных патологий позвоночника, системных заболеваний, воспалительных процессов. При правильно поставленном диагнозе, назначении адекватного лечения прогноз благоприятный. В целях профилактики избегают физического перенапряжения, переохлаждения спины, травм позвоночника.
А у вас болела поясница? Что вам помогло избавиться от боли? Расскажите о своем опыте лечения в комментариях. Распространите статью в социальных сетях. Сохраните страницу в закладках, чтобы не потерять важную и полезную информацию.
Также рекомендуем посмотреть подобранные видео по нашей теме.
Симптомы, диагностика и лечения люмбалгии.
Лечение болей в поясничном отделе позвоночника.
Литература:
- Практическая вертеброневрология и мануальная терапия / Веселовский В.П – Москва, ГЭОТАР-Мед., 2017 г. 455 с.
- Остеохондроз позвоночника / Епифанов В. А., Ролик И. С – издательство «СпецЛит, 2015 г, 517 с.
- Справочник по вертеброневрологии: клиника, диагностика, лечение / Кузнецов В.Ф – Москва, ГЭОТАР-Мед., 2013 г. 710 с.
Частые вопросы
Какие причины могут привести к появлению вертеброгенной люмбалгии?
Вертеброгенная люмбалгия может быть вызвана различными факторами, такими как травмы позвоночника, деформации позвонков, дисковые грыжи, мышечные дисбалансы, а также неправильная осанка и неправильная физическая нагрузка.
Какие упражнения помогают восстановиться при вертеброгенной люмбалгии?
Для восстановления при вертеброгенной люмбалгии рекомендуется выполнять упражнения на растяжку мышц спины, укрепление мышц корсета, а также упражнения на растяжку и укрепление суставов и связок. Также полезны упражнения на улучшение осанки и координации движений.
Полезные советы
СОВЕТ №1
Причиной появления вертеброгенной люмбалгии часто является ослабление мышц корсета, поэтому рекомендуется выполнять упражнения для укрепления мышц спины, живота и поясницы, такие как планка, мостик, подъем ног в лежачем положении.
СОВЕТ №2
Для восстановления после вертеброгенной люмбалгии полезны упражнения на растяжку и гибкость, например, упражнения йоги, стретчинга или пилатеса, которые помогут улучшить гибкость позвоночника и снять напряжение в мышцах.
СОВЕТ №3
Одной из причин боли при вертеброгенной люмбалгии может быть неправильное положение позвонков, поэтому рекомендуется выполнять упражнения на растяжку и релаксацию, такие как скручивания туловища, наклоны и повороты, чтобы помочь восстановить правильное положение позвоночника.