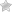Общие сведения о заболевании
Ревматоидный полиартрит (РП) встречается у 1% населения нашей страны. От болезни страдают не только взрослые, но и дети, однако пик заболеваемости наблюдается у пациентов 40-60 лет. Женщины подвергаются болезни на 30% чаще, чем мужчины. Основные особенности патологии:
- Воспаляться могут все суставы, вне зависимости от их величины (любые на верхних и нижних конечностях, височно-нижнечелюстные, межпозвоночные).
- Симметричное поражение суставов. На руках: пястнофаланговые (II-IV), межфаланговые, лучезапястные, локтевые; на ногах: плюснефаланговые (II-V), коленные.
- Прогрессирование процесса сопровождается необратимой деформацией пораженных конечностей, инвалидизацией (70% случаев) и сокращением продолжительности жизни.
- При РП разрушаются околосуставные хрящи и подлежащая костная ткань.
- Поражаются внутренние органы (кожа, сердце, почки, легкие, органы зрения и др.).
Периоды ремиссии под влиянием неблагоприятных условий (погода, стрессовые или физические нагрузки, инфекции, травмы и т. д.) чередуются с обострениями.
Этиология и патогенез
Причины заболевания на сегодняшний день до конца не выяснены. Согласно научным изысканиям ревматологов, имеются непрямые доказательства инфекционной природы РП: лейкоцитоз и увеличение скорости седиментации эритроцитов в крови пациентов. Предполагается, что инфекция вызывает дефект иммунорегуляторных механизмов (преимущественно у лиц, имеющих наследственную предрасположенность).

В результате воспаления происходит патологическая активация иммунного ответа с образованием аутоантител — ревматоидных факторов (РФ) к собственным иммуноглобулинам класса G. Это способствует формированию иммунных комплексов, которые откладываются в тканях и разрушают их. В основе процесса лежит гипериммунная реакция, приводящая к аутоиммунному конфликту в организме. Нарушение вызывает хроническое воспаление, губительно действующее не только на суставы, но и на другие системы.
Провоцирующие факторы
Пусковым механизмом для атакующих агентов могут стать как внешние, так и внутренние факторы. Выделяют три основных источника, имеющих название «ревматологическая триада»:
- Наследственность (генетическая составляющая).
- Инфекция (грипп, ангина, острые респираторные заболевания, скрытые инфекции и т. д.)
- Негативное внутреннее и внешнее воздействие: перегрев, переохлаждение, хронический стресс, химикаты, травмы, курение, длительный прием некоторых лекарств, гормональные сбои и другие.
В результате иммунной атаки утолщается синовиальная оболочка, окружающая сустав. Это приводит к разрушению хрящевой ткани. Связочный аппарат, поддерживающий костно-суставную конструкцию в нормальном положении, становится растянутым, неэластичным и ослабленным, из-за чего деформируется форма структуры.
Классификация ревматоидного полиартрита
Современная топология ревматоидного артрита представлена в виде развернутой схемы, детально характеризующей состояние пациента. Она включает несколько различных квалификаций.
Базовый диагноз:
- серопозитивный РА;
- серонегативный;
- особые разновидности (синдромы Стилла у взрослых и Фелти).
Стадия процесса:
- очень ранняя (менее полугода);
- ранняя (< 6-12 мес);
- развернутая (более 12 месяцев, при имеющейся развернутой симптоматики).
Активность:
- ремиссия;
- низкая;
- средняя;
- высокая.
Системные нарушения:
- ревматоидные узловые образования;
- васкулит;
- нейропатия;
- болезнь Шегрена;
- воспаление серозных оболочек сердца и легких
- склерит.
Обнаружение эрозивного процесса (при проведении МРТ, УЗИ или рентгенографии):
- с эрозиями;
- без эрозий.
АЦЦП-диагностика (АТ к цитрулинсодержащему белку):
- положительный;
- отрицательный.
Степень сохранение функциональной активности:
- I: все виды деятельности в нормальном состоянии;
- II : сужение профессиональной активности;
- III: ограничение не только проф активности, но других видов деятельности (хобби, увлечения и др.);
- IV: невозможность самообслуживания.
По рентгенологическому критерию:
- остеопороз околосуставной;
- + уменьшение с. щели, возможны отдельные эрозии;
- + изменение положения головки кости в суставах, многочисленные повреждения хряща;
- + нарушение подвижности (анкилоз).
Серопозитивность определяется по наличию или отсутствию в плазме РФ. Активность процесса зависит от количества вовлеченных суставов, показателя СОЭ и объективного суждения о состоянии пациента. АЦЦП относится к иммуноглобулинам класса G, обнаруживается на начальных этапах РП, являясь его маркером.
Клинические проявления
Клиника РП нарастает постепенно, стартуя с общих воспалительных и суставных признаков. Ранние признаки, предшествующие стойкому синдрому, указаны в таблице.
Таблица. Наиболее распространенные предвестники развития ревматоидного полиартрита (за 3-6 месяцев до заболевания):
Симптомы стойкие. Без отсутствия терапии самостоятельно не исчезают. Прогрессирование заболевания характеризуется:
- усилением болей в суставах;
- опуханием околосуставных мягких тканей;
- утренней скованностью (отмечается и после длительного состояния покоя в любое время суток);
- сухостью слизистых оболочек глаз, носоглотки, рта;
- поражением пястно- и плюснефаланговые суставов, что выявляется при проведении пробы «сжатия»;
- деформация формы (формируются на протяжении десятилетия от старта РП).
РП относится к системным патологиям, поэтому помимо суставных дегенераций появляются проблемы с другими системами (у 40% пациентов). Внесуставные проявления чаще наблюдают при длительном течении заболевания:
- Ревматоидные узлы (подкожные, висцеральные).
- Сухой кератоконъюнктивит.
- Васкулит (менее 1% случаев).
- Фиброзирующий альвеолит.
- Воспаление оболочки легких.
- Перикардит.
- Лимфоаденопатия.
- Склерит, эписклерит и другие.
Длительно протекающая воспалительная реакция приводит к снижению гемоглобина и развитию анемии. Реже встречаются синдромы Фелти (снижение нейтрофилов, гепато- и спленомегалия) и Стилла (боль в горле, гипертермия, лейкоцитоз, кожные высыпания). Из-за широкой гетерогенности симптомов диагностика заболевания вызывает трудности.
Диагностические критерии РП
Наличие классических признаков позволяет специалисту без проблем поставить диагноз. Во многих случаях возникают сложности, заключающиеся в следующем:
- Типичная картина заболевания характерна для длительно текущего состояния, а в начале болезни клиника вялая, симптомы мало выражены. Инструментальные и лабораторные исследования в этот период мало информативны.
- Большая вариабельность клинических признаков.
- Отсутствие симптомов, характеризующих исключительно РП (патогномоничных).
Верификацию диагноза проводят в соответствии с общепринятой классификацией РП после сбора анамнеза, осмотра и проведения специальных проб.
Лабораторное обследование
Пациент направляется на клинические, биохимические и иммуноферментные анализы. Существенными являются нижеследующие показатели.
Кровь:
- СОЭ;
- концентрация фибриногена;
- гемограмма с лейкоцитарной формулой;
- мочевая кислота;
- креатинин;
- C-reactive protein;
- ревматоидный фактор;
- АЦЦП;
- альфа-1 и альфа-2 глобулины в плазме;
- HBsAg, HCV-антитела.
Синовиальная жидкость:
- РФ появляется раньше, чем в сыворотке.
Оценка общеклинических лабораторных критериев воспаления носит второстепенное значение, так как в течение нескольких месяцев после развития заболевания у большей части заболевших показатели сохраняются в нормальных пределах. К тому же, изменение этих параметров типично для любых дистрофических процессов.
Технические методы исследования при РП
Большое значение для подтверждения предварительного диагноза имеют инструментальные методики обследования пациента. К ним относятся:
- Обзорная рентгенография суставов ног и рук.
- Рентген грудной клетки и ее органов.
- КТ легких (при предположении о наличии осложнений).
- Радиологическая визуализация тканей: МРТ.
- УЗИ-сканирование суставов, брюшной полости и органов малого таза.
- Артроскопия.
Артроскопия
Все изменения, выявляемые при помощи аппаратных методов, зависят от стадии заболевания ревматоидным артритом.
Лечение
Ведущими направлениями терапии РП являются:
- супрессия иммунологической гиперактивности и подавление симптомов полиартрита;
- ликвидация внесуставных проявлений;
- предупреждение суставных деформаций и резорбцию костной ткани;
- улучшение жизненного уровня пациента;
- получение ремиссии (либо низкой активности).
Схема терапии
Лечение назначает врач-ревматолог после предварительного обследования. Основу лечения составляет консервативная терапия, своевременное применение которой позволяет добиться исчезновения симптомов у 50% пациентов. Курс приема поддерживающих доз лекарственных препаратов продолжительный. Для достижения цели используют медикаменты:
- Группа негормональных противовоспалительных средств (НПВП): Мовалис, Вольтарен, Нимесулид, Ибупрофен, Напроксен и другие. Устраняют болезненность и скованность в суставах, но не останавливают деструкцию тканей. Поэтому НПВП используют в комплексе с базисными лекарственными препаратами. Длительный прием может вызвать нарушение работы ЖКТ и кардиоваскулярной систем. Из-за негативных последствий потребление таких лекарств максимально ограничено. Нежелателен одновременный приём двух разных средств данной группы. Препаратом выбора среди НПВП считается Мовалис (селективный ингибитор ЦОГ-2), имеющий минимум побочных эффектов.
- Глюкокортикостероиды (ГК). Назначают в начале терапии коротким курсом (до полугода в низких дозах) в сочетании с базисными препаратами. Допускаются внутрисуставное введение на любой стадии РП. Prednisolon, diprospan или methylprednisolone требуют грамотного приема по индивидуальной схеме, и используются только после рекомендации лечащего врача.
- Болезнь-модифицирующие антиревматические препараты (базисные). Терапия БМАРП начинается на ранних сроках заболевания. Согласно новейшим рекомендациям, для достижения максимального эффекта используется тактика быстрой эскалации дозы. При отсутствии результата в течение 4 месяцев средство подлежит замене на более эффективное. Возглавляет список препаратов данного раздела Метотрексат. Терапия средства сочетается с фолиевой кислотой. Различают нижеследующие виды.
Синтетические:
- традиционно химические: methotrexatum, sulfasalazine, leflunomide;
- таргетные (целевые): tofacitinib.
Биологические:
- генно-инженерные: Infliximab, remicade, humira;
- биосимиляры (биоаналоги): infliximab, rituximab.
Программа лечения зависит от эффективности средств и переносимости препаратов самим пациентом. Выделяют три основные схемы лечения раннего РП:
- Монотерапия метотрексатом.
- Сочетанная: метотрексат + ГК в высокой дозе.
- Комбинация синтетических болезнь-модифицирующих средств с генно-инженерными.
При достижении ремиссии осуществляется постепенная отмена НПВП, а затем ГК (с титрованием дозы). Последними подлежат плавной отмене БМАРП. Если ремиссия не стабильная, базисные средства рекомендуются пожизненно.
Помимо лекарственной терапии пациентам необходимо пройти курс реабилитации, включающий динамические упражнения и диету. Меню должно включать блюда, богатые протеинами и минералами, особенно Ca, чтобы предотвратить мышечную атрофию. Регулярная физическая нагрузка предотвращают развитие анкилоза и укрепляет мышечный каркас.
Предлагаем видео по теме: Ревматоидный артрит
Источники информации:
- https://cyberleninka.ru/article/n/revmatoidnyy-artrit-1/viewer
- https://cyberleninka.ru/article/n/revmatoidnyy-artrit-sovremennyy-vzglyad-na-problemu/viewer
- https://cyberleninka.ru/article/n/revmatoidnyy-artrit-problemy-lecheniya-na-sovremennom-etape/viewer
- https://cyberleninka.ru/article/n/revmatoidnyy-artrit-osnovnoy-simptom-i-simptomaticheskaya-terapiya/viewer
- http://www.revmo-nadegda.ru/sites/default/files/file_files/1_rev.artrit.pdf
- https://cyberleninka.ru/article/n/o-klassifikatsii-revmatoidnogo-artrita/viewer
- https://medvestnik.ru/content/news/diagnostika_revmatoidnogo_artrita_na_rannih_stadiyah_zabolevaniya.html
Частые вопросы
Что такое ревматоидный полиартрит?
Ревматоидный полиартрит – это хроническое воспалительное заболевание, которое поражает суставы, приводя к их деформации и нарушению функций. Оно относится к категории аутоиммунных заболеваний, когда иммунная система организма направлена против его собственных тканей.
Каковы причины возникновения ревматоидного полиартрита?
Причины возникновения ревматоидного полиартрита не полностью поняты, но считается, что генетические, окружающие и иммунологические факторы могут играть роль в развитии этого заболевания. Возможно, вирусные или бактериальные инфекции также могут быть связаны с его возникновением.
Каковы методы лечения ревматоидного полиартрита?
Лечение ревматоидного полиартрита включает применение противовоспалительных препаратов, иммуномодуляторов, физиотерапию, реабилитацию и в некоторых случаях хирургическое вмешательство. Важно также вести здоровый образ жизни, включая умеренные физические упражнения и здоровое питание.
Полезные советы
СОВЕТ №1
Ревматоидный полиартрит – это хроническое воспалительное заболевание, которое поражает суставы и может привести к разрушению суставов. Важно обратиться к ревматологу для диагностики и назначения комплексного лечения.
СОВЕТ №2
Причины возникновения ревматоидного полиартрита могут быть разнообразны, включая генетическую предрасположенность, воздействие внешних факторов, инфекции и автоиммунные процессы. Важно вести здоровый образ жизни, избегать стрессов, поддерживать иммунитет и следить за своим весом.
СОВЕТ №3
Лечение ревматоидного полиартрита включает применение противовоспалительных препаратов, иммуномодуляторов, физиотерапию, реабилитацию и в некоторых случаях хирургическое вмешательство. Важно следовать рекомендациям врача, регулярно проходить обследования и не пропускать назначенные процедуры.