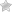Причины
Подагра – одна из распространенных болезней современного общества. Чаще возникает в пальцах рук и ног, реже в голеностопном и коленном суставе. При склонности к кристаллообразованию, повышенный уровень мочевой кислоты в крови приводит к скоплению в сочленениях моноурата натрия.
Подагрические узелки тофусы разрушают хрящ. Постепенно в процесс вовлекается костная ткань, возникает воспаление. Появлению солей предшествует неправильное питание, травма, хирургическая операция на коленном суставе.
Спровоцировать нарушение обмена веществ могут следующие факторы:
- употребление продуктов, содержащих большое количество пуринов;
- наследственная предрасположенность;
- избыточная масса тела;
- длительное голодание;
- диабет, гипотиреоз;
- болезни ЖКТ;
- гипертония;
- заболевания костно-мышечной системы.
Подагру может вызвать прием таких препаратов, как:
- антибиотики;
- диуретики;
- аспирин;
- соединения свинца.
Причиной становятся сильные переживания, стресс, повышенные физические нагрузки. А также резкая смена климатической зоны.
Заболеванию подвержены мужчины в возрасте от 25 до 50 лет, так как именно мужские половые гормоны отвечают за концентрацию мочевой кислоты в организме. Признаки подагры коленного сустава у женщин наблюдаются реже. К группе риска относят любителей алкоголя и жирной белковой пищи, физически ослабленных людей с низкой двигательной активностью.
Клиническая картина
Подагра коленного сустава характеризуется длительным течением с периодическими рецидивами и ремиссиями. Болезнь имеет три стадии:
- Острый подагрический артрит коленного сустава.
- Межприступная подагра.
- Хроническая форма.
Особенность первого периода – внезапная манифестация, которая возникает после длительного бессимптомного течения. Специфические признаки развиваются на третьей стадии. Свойственно появление тофусов. Подкожные желтоватые узелки возникают над коленом, на локтях, даже в ушных раковинах.
Значительное отложение солей вызывает приступ, сопровождающийся такими признаками:
- резкая боль в коленном суставе;
- покраснение и отечность в месте поражения;
- местное повышение температуры;
- ограничение движений в суставе.
Порой, боль в коленном суставе при подагре разной интенсивности присутствует длительное время – от 3 до 10 дней. При этом анальгетики не всегда справляются. Обычно появляется ночью, в дневное время стихает. Приступы могут возникать один раз в неделю, месяц или пару раз в год.

В начальном этапе солевые кристаллы повреждают синовиальную оболочку и сухожилия мелких суставов. Затем процесс захватывает все суставы ног. Развивается подагрический полиартрит. Коленный сустав деформируется, разрастаются остеофиты, появляются контрактуры. При сгибании и разгибании колена слышен хруст.
Диагностика
Первое обследование по поводу подозрения на подагру проводит врач терапевт. Далее потребуется консультация ревматолога и уролога. Предварительный диагноз ставят на основе осмотра пациента, его жалоб и анамнеза. Подтверждение возможно только после ряда лабораторных анализов и инструментального исследования:
- Общий анализ крови подтверждает наличие воспалительного процесса.
- Определение уровня мочевой кислоты в плазме крови. Норма для мужчин – 420 ммоль/литр, для женщин – 350.
- Общий анализ мочи и по Зимницкому.
- Анализ суставной жидкости.
Для забора синовиальной жидкости выполняют пункцию (артроцентез). Определяют наличие натриевой соли мочевой кислоты. Как правило, этого анализа бывает достаточно для подтверждения диагноза.
Необходима дифференциальная диагностика с:
- артритом;
- гонартрозом;
- травмой.
Для этой цели пациенту делают рентгенографию коленного сустава. Для подагры характерна деструкция хрящевой ткани, повреждение кости.
Дополнительно проводят УЗИ почек. Это обследование позволяет обнаружить уратные конкременты.
Основные методы лечения
Терапия подагры зависит от стадии заболевания и выраженности симптомов. Так, в начальном периоде для устранения болезненности достаточно использовать средства для наружного применения. Тяжелый подагрический артрит с острой режущей болью требует системного лечения.
Базисная терапия
Хроническая форма до конца неизлечима. Основная цель терапии – улучшение самочувствия человека, снижение количества рецидивов, предупреждение осложнений. Это достигается за счет снижения уровня мочевой кислоты.
Препараты, предотвращающие образование уратов, растворяющие их и выводящие из организма:
- урикодепрессант Аллопуринол – замедляет образование мочевой кислоты;
- урикозурические средства Сульфинпиразон, Пробенецид выводят мочевую кислоту. Их назначают при хронической подагре.
Препарат, дозу, кратность приема и курс лечения подбирает лечащий врач в индивидуальном порядке. Правильно составленная схема позволяет привести подагрический артрит в состояние длительной ремиссии.
Симптоматическое лечение
Для купирования приступа назначают Колхицин. Принимают его при возникновении первых признаков подагры – каждый час, на протяжении дня. Этот препарат изготовлен на основе растительного алкалоида. Он стабилизирует рН тканей, предупреждает образование кристаллов. Но имеет ряд побочный явлений.
Чаще назначают НПВС:
- Нурофен;
- Нимесил;
- Найз;
- Диклофенак;
- Мелоксикам.
Они устраняют боль, снимают воспаление, снижают температуру. Такие же средства можно использовать в виде геля, крема или мази – Вольтарен, Метилурацил, Артрозилен.
При тяжелом течении болезни назначают глюкокортикостероиды:
- Дексаметазон;
- Дипроспан;
- Флостерон.
Их используют коротким курсом.
Для устранения отека хороший эффект оказывает компресс с Димексидом. Средство применяют в разведении водой 1:1.
При подагре коленного сустава запрещено использование аспирина, так как он усиливает выработку мочевой кислоты.
Физиотерапевтическое лечение назначают после снижения острых проявлений. Наиболее часто используются такие методы, как:
- электрофорез;
- фонофорез;
- УВЧ;
- магнитотерапия;
- лечебные грязи;
- парафиновые аппликации.
Важная часть терапии – правильное питание. Запрещены наваристые мясные бульоны, жареные, жирные блюда. Из питания исключают:
- копчености;
- приправы;
- маринады;
- острый сыр;
- шоколад;
- кофе;
- чай;
- алкоголь.
До минимума снижают потребление соли. Полезно выпивать до 2 литров минеральной щелочной воды в сутки.
Несвоевременное лечение подагры коленного сустава приводит к повреждению внутренних органов. Развивается мочекаменная болезнь, почечная недостаточность. Если уже возникли осложнения, лечение медикаментами не эффективно, потребуется операция. Потому при первых признаках патологии нужно сразу же обращаться за помощью к врачу.
Сталкивались ли вы или кто-то из ваших родственников с подагрой коленного сустава? Какие препараты применяли для лечения? Напишите в комментариях. Поделитесь статьей в социальных сетях и сохраните ее в закладках, чтобы не потерять полезную информацию.
Рекомендуем ознакомится с видео по теме статьи.
Подагра, сильно болят суставы – диета и лечение.
Подагра — признаки и лечение упражнениями.
Частые вопросы
Какие симптомы характерны для подагры коленного сустава?
Симптомы подагры коленного сустава могут включать внезапные приступы интенсивной боли, отек и покраснение области сустава, ограничение подвижности и повышенную чувствительность касания.
Чем опасна подагра коленного сустава, если не лечить ее своевременно?
Без своевременного лечения подагра коленного сустава может привести к повреждению суставов, образованию подагрических узлов, развитию хронического воспаления и повреждению окружающих тканей.
Какие методики лечения используются для борьбы с подагрой коленного сустава?
Лечение подагры коленного сустава может включать прием противовоспалительных препаратов, изменение образа жизни (включая диету), лечение подагрических узлов, а также применение лекарств, направленных на снижение уровня мочевой кислоты в организме.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения соответствующего лечения. Подагра коленного сустава может быть опасной, поэтому профессиональная консультация необходима.
СОВЕТ №2
Измените свой образ жизни, включая диету и физическую активность. Избегайте питания, богатого пуринами, и старайтесь поддерживать здоровый вес. Также обсудите с врачом возможность включения специальных препаратов в ваш рацион.
СОВЕТ №3
Применяйте методики лечения, такие как прием противовоспалительных препаратов, колхицина или аллопуринола, под наблюдением врача. Эти препараты могут помочь снизить воспаление и уровень мочевой кислоты в организме.